Présentation du service
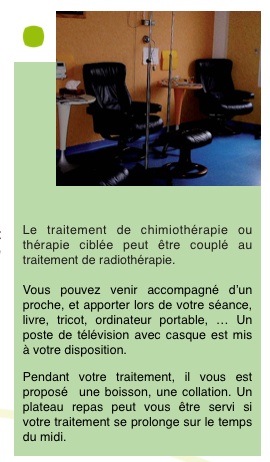
Le service se situe au 2ème étage du bâtiment principal de la clinique Saint Hilaire. C’est un service ambulatoire. Ainsi, vous venez à l’heure du rendez-vous fixée pour recevoir votre traitement, puis vous retournerez à votre domicile dès la fin du traitement.
Avant votre traitement, nous vous conseillons vivement de rencontrer une infirmière de consultation pour vous réexpliquer le déroulement du traitement, ses effets secondaires, les ordonnances, répondre à vos différentes questions, et éventuellement vous orienter vers d’autres intervenants : esthéticienne, diététicienne, psychologue, assistante sociale, associations…
 En arrivant dans le service, nous vous demanderons de bien vouloir remettre votre classeur de liaison à l’infirmière afin qu’elle puisse en prendre connaissance.
En arrivant dans le service, nous vous demanderons de bien vouloir remettre votre classeur de liaison à l’infirmière afin qu’elle puisse en prendre connaissance.
La préparation du traitement nécessite un temps de réalisation précis, cela explique l’attente avant que les médicaments de la chimiothérapie ne vous soient administrés.
Selon les protocoles, le temps des perfusions peut varier de 30 mn à 6 heures. Elle peut même être prolongée à domicile par un système d’infuseur.
Elle est administrée par l’intermédiaire d’une chambre implantable* ou dans une veine du bras. A la fin de chaque cure, l’infirmière vous note votre prochain rendez-vous sur le classeur.
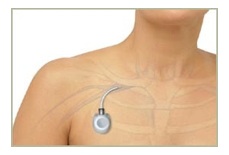
QU’EST-CE QU’UNE CHAMBRE IMPLANTABLE ?
 Définition
Définition
Une chambre implantable est souvent nécessaire. C’est un petit boîtier qui permet un abord veineux permanent sous la peau.
Elle peut être utilisée pour des injections de médicaments (en particulier lors de la chimiothérapie), des transfusions, une alimentation parentérale, des prises de sang …
Elle permet d’éviter les ponctions à répétition sur vos veines périphériques.
Composition
Ce boîtier contient une membrane élastique reliée à un cathéter qui est directement introduit dans une grosse veine.
La pose de la chambre implantable se pratique au bloc opératoire sous anesthésie locale.
Un premier rendez-vous avec le chirurgien est nécessaire avant sa pose.
Précautions
La chambre implantable nécessite une bonne hygiène de vie. Vous pouvez continuer à prendre des bains, des douches, faire de la natation.
Consultation
N’hésitez pas à consulter un médecin si vous avez des rougeurs ou des douleurs au niveau du boîtier associées éventuellement à de la fièvre, un gonflement au niveau du bras ou du cou.
Les effets secondaires
Tous les médicaments peuvent produire des effets secondaires, mais il est impossible de savoir pour un individu en particulier, s’ils se manifesteront ou à quel moment cela se produira. C’est la même chose en ce qui concerne la chimiothérapie. Aucun individu ne réagit exactement de la même manière. Même si vous recevez le même schéma de chimiothérapie qu’un autre patient, vous pouvez avoir des effets secondaires différents.
Modifications des ongles
Vos ongles peuvent devenir cassants, striés, se dédoubler, se colorer et parfois tomber.
Conseils
Appliquez du vernis à ongle au silicium sur les ongles des mains et des pieds la veille de la séance de chimiothérapie et gardez-le tout le temps du traitement. Vous le renouvellerez régulièrement, en utilisant un dissolvant sans acétone.
Portez des chaussures confortables et des gants de protection pour le jardinage et les travaux ménagers.
Coupez-vous les ongles courts, afin d’éviter qu’ils ne se fissurent ou ne se soulèvent.
Il est possible d’utiliser des moufles réfrigérantes le jour de la chimiothérapie, pour préserver vos ongles le mieux possible.
La perte des cheveux ou alopécie
La chute des cheveux (alopécie) est fréquente mais toujours temporaire.
Il s’agit souvent d’une chute de cheveux progressive qui commence
quinze jours à trois semaines après la première perfusion.
La chute des cheveux s’accompagne parfois pendant
quelques jours de douleurs au niveau du crâne.
L’alopécie peut toucher les poils présents sur tout le corps et visage.
Vos cheveux repoussent toujours après l’arrêt du
traitement, en général un mois environ après la fin.
Conseils
Le jour de la cure de chimiothérapie, il est conseillé de ne pas vous
brosser les cheveux. Pendant les 8 jours qui suivent, il est préférable de ne pas vous les laver.
Entre les cures, il est recommandé d’éviter les teintures, les mises en plis, les brushings ainsi que les permanentes qui fragilisent vos cheveux.
Il est conseillé de traiter vos cheveux avec précaution (lavage à eau tiède, faible dose de shampooing doux, séchage à l’air libre, utiliser une brosse à poils souples).
Vous pouvez avoir plus d’information auprès de votre équipe soignante.
Pour mieux vivre cette chute des cheveux, vous pouvez acheter une perruque (prothèse capillaire).
Le médecin vous fournit une ordonnance, afin de vous faire rembourser par la caisse d’assurance maladie (sur une base de 125 euros). Renseignez-vous auprès de votre mutuelle pour compléter la prise en charge. Des adresses, en fonction du lieu de votre habitation, peuvent vous être fournies, lors de votre consultation infirmière.
Selon les médicaments de chimiothérapie utilisés, on peut proposer le port d’un casque réfrigérant pendant la séance. L’efficacité du casque dépend du produit de chimiothérapie perfusé. Selon les médicaments, le casque permet de différer la chute des cheveux.
Si vous avez les cheveux longs, il est parfois plus adapté d’avoir une coupe plus courte. Cela atténue le caractère désagréable de la chute des cheveux et permet que le casque soit plus efficace.
A la repousse des cheveux, dès que la longueur le permettra, vous pourrez réaliser à nouveau teintures et permanentes.
Les douleurs articulaires et musculaires
Elles sont provoquées par plusieurs médicaments : le paclitaxel (Taxol), le docetaxel (taxotère).
Vous pouvez ressentir des douleurs durant les quelques jours
qui suivent la cure de chimiothérapie.
Conseils
Il ne faut pas hésiter à en parler à votre médecin traitant qui peut prescrire des médicaments contre la douleur pendant cette période (ex. : paracétamol).
Ces douleurs peuvent être intenses. Elles sont souvent localisées et se prolongent pendant quatre à cinq jours. Elles sont ensuite plus supportables et disparaissent.
Les modifications de la peau
Certains médicaments de chimiothérapie peuvent irriter et provoquer des modifications de la peau telles que :
- Une sécheresse cutanée (peau fendillée),
- Une hypersensibilité au soleil,
- Des picotements et des démangeaisons des doigts et des orteils,
- Une desquamation de la paume des mains et de la plante des pieds (la peau pèle),
- Un assombrissement de la peau,
- Une rougeur de la peau semblable à un coup de soleil (érythème),
- Des petits boutons ou des plaques rosées (urticaire),
- De l’acné.
Ces signes diminuent après le traitement.
Un traitement médical adapté permet de les soulager.
Conseils
- Appliquez régulièrement une crème adoucissante et hydratante.
- Utilisez un savon doux sans alcool.
- Limitez l’exposition au soleil.
- Protégez vous des rayons du soleil avec une crème écran total, un chapeau et des lunettes de soleil.
- Réalisez des bains de pieds à l’eau tiède.
- Privilégiez des chaussures non serrées et des vêtements amples.
Les paresthésies ou neuropathies
Il peut s’agir :
- De fourmillements ou impressions de paralysie (paresthésie), souvent déclenchés par le froid, affectant les mains, les pieds et parfois le visage,
- De douleurs inhabituelles, indépendantes d’un stimulus douloureux, spontanées ou provoquées (frottement, pression…),
- De brûlures, de décharges électriques ou d’élancements,
- D’une sensation d’engourdissement ou d’une diminution de la sensibilité, comme, par exemple, la perception de la température d’un bain,
- D’une instabilité à la marche accompagnée, ou non, d’une impression vertigineuse,
- De tremblements,
- De crampes ou de faiblesses musculaires.
Comment les traite-t-on ?
On peut vous proposer des médicaments spécifiques.
Si les troubles sont intenses, le cancérologue peut soit différer
la cure de chimiothérapie, soit diminuer les doses prévues.
Les troubles du transit
Certains médicaments de chimiothérapie peuvent entraîner une diarrhée.
Lorsqu’elle persiste ou qu’elle est accompagnée de fièvre ou de vomissements, il est nécessaire de contacter rapidement votre médecin traitant. Celui-ci peut alors vous prescrire des médicaments anti-diarrhéiques.
Conseils
Quelques conseils adaptés permettent de prévenir ou de gérer cette diarrhée :
- Consommez les légumes et les fruits uniquement cuits,
- Préférez le fromage et les yaourts plutôt que le lait,
- Supprimez les jus de fruits, et évitez le café, les boissons glacées,
- Buvez au moins 2 l d’eau (eau, thé, bouillon de légumes, jus de carottes ou boisson gazeuse),
- Consommez du riz, des pâtes, de la semoule et des pommes de terre,
- Evitez certains légumes et fruits : choux, épinards, navets, salsifis, prunes, oranges et pamplemousses, …
Des constipations importantes peuvent être observées avec des antalgiques ou des anti-vomitifs.
Les troubles rénaux
Certains médicaments à base de sels de platine (ex. : Cisplatine, carboplatine, oxaplatine) nécessitent une hyperhydratation pendant et après la cure en prévention des troubles rénaux (augmentation de la créatinine sanguine).
Cette hyper hydratation consiste à administrer un volume important de perfusion pour une meilleure élimination.
Conseils
Il est recommandé de continuer à bien boire à domicile, au moins un litre d’eau (eau, jus de fruits). Eviter le pamplemousse.
Les troubles sanguins
LES GLOBULES BLANCS
Une baisse significative des globules blancs dans le sang va rendre votre organisme plus vulnérable aux infections. Cette diminution est transitoire, elle apparait quelques jours après le traitement et dure environ 7 à 10 jours.
Un temps d’hospitalisation peut être nécessaire, pour votre sécurité, si cette baisse est sévère.
Une infection peut apparaitre en se traduisant par de la fièvre, des toux, des infections de l’appareil génito-urinaire, de la peau et des muqueuses….
N’hésitez pas à surveiller votre température, si elle dépasse les 38°, il faut contacter votre médecin traitant qui pourra vous prescrire une prise de sang et éventuellement un traitement adapté.
LES GLOBULES ROUGES
Une baisse du nombre de globules rouges et de l’hémoglobine dans le sang peut vous affaiblir. Cette diminution est transitoire, elle se traduit par une pâleur, un essoufflement à l’effort, des vertiges et étourdissements.
Consultez votre médecin référent qui vous prescrira le traitement approprié.
LES PLAQUETTES
Une baisse du nombre de plaquettes dans le sang peut entrainer des petits saignements au niveau des gencives, du nez, du vagin, de l’uretère, du rectum, des saignements prolongés suite à une coupure (plaie), des hématomes ou ecchymoses (bleus) spontanés sans choc, des pétéchies (petits points rouges) sur la peau.
N’hésitez pas à consulter votre médecin.
Conseils
Protéger votre peau :
- En évitant les activités violentes ou dangereuses
- En évitant les vêtements trop serrés ou rigides
- Pour le rasage, préférez un rasoir électrique
- Pour le brossage de vos dents, préférez une brosse à poils souple
Protégez votre muqueuse intestinale en buvant de l’eau (1,5l/j) et faisant de l’exercice.
Mouchez-vous sans forcer
Le syndrome main pied
Il peut se traduire par la survenue, au niveau de la paume des mains et de la plante des pieds, de rougeurs, de gonflements, d’une sécheresse de la peau, voire de petites bulles ou de cloques.
Ces signes peuvent s’accompagner de picotements, de tiraillements, d’engourdissements et de sensations douloureuses.
Le bout des doigts et le talon des pieds peuvent devenir sensibles et entraîner des difficultés pour l’usage des mains et pour la marche.
Habituellement, ce syndrome est réversible sans séquelle.
Cependant, il peut ressurgir, avec une intensité accrue, au cours des cycles de chimiothérapie suivants. Une diminution des doses du traitement, voire un changement de médicament peuvent être nécessaire lorsque les symptômes sont importants.
Conseils
- Appliquez des compresses froides ainsi que des crèmes hydratantes sur les zones atteintes,
- Restez mains et pieds découverts dans la mesure du possible,
- Evitez le soleil et toute exposition à la chaleur,
- Evitez les frottements et traumatismes des mains et des pieds, les vêtements et chaussures trop serrés.
Les nausées et vomissements
Ces symptômes sont le plus souvent prévenus et/ou traités par une prescription médicale d’un médicament antiémétique.
 Conseils
Conseils
- Mangez lorsque la faim se manifeste.
- Ne prêtez pas attention aux heures des repas.
- Buvez beaucoup de liquides à petites gorgées, des boissons gazeuses (cola, eau de vichy, limonade), du thé glacé qui vont vous aider à rétablir votre estomac après avoir vomi.
- Evitez les aliments à goût fort, trop épicés, trop poivrés, trop saumurés, trop fumés.
- Préférez les aliments froids ou réchauffés lentement (si les odeurs provoquent des nausées).
- Mangez très lentement une texture adaptée (liquide, mixée, hachée, solide).
- Evitez les odeurs fortes pendant que vous mangez : parfum, tabac…
- Reposez vous assis une à deux heures après le repas.
Enrichissez vos aliments
L’appétit est souvent perturbé, il est nécessaire d’adapter son alimentation à ses envies et possibilités. Cela peut conduire à une perte de poids plus ou moins importante.
Il vous est fortement conseillé :
- D’enrichir vos préparations alimentaires en matières grasses pour augmenter votre apport calorique.
- D’augmenter l’apport en protéines pour aider à la cicatrisation et pour éviter une fonte musculaire excessive (le but étant d’obtenir une alimentation plus riche sous un petit volume).

Les troubles de la sexualité
Les différents traitements proposés peuvent engendrer des troubles des fonctions sexuelles qui dépendent du type de traitement (radiothérapie, chirurgie, hormonothérapie), de sa localisation et de son âge.
Chimiothérapie et désir sexuel
De façon générale, la libido est modifiée durant toute la chimiothérapie et quelques temps après en raison des différents effets secondaires observés (nausées, vomissements, mucite…).
Les traitements, leurs conséquences et le stress provoquent souvent une baisse du désir rendant difficiles les relations sexuelles. La tendresse et le respect du corps de l’autre permettent de maintenir l’intimité dans le couple avant le retour à la vie sexuelle.
A la fin de la chimiothérapie, dès que vous vous sentirez mieux et que les effets secondaires disparaîtront, vos désirs reviendront souvent à leur niveau habituel.
L’érection
Les traitements du cancer qu’ils soient médicaux (chimiothérapie, hormonothérapie) ou chirurgicaux (prostate, rectum) peuvent avoir un retentissement sur le désir (la libido) ou sur l’érection chez l’homme.
A la demande du patient ou sur proposition du médecin des traitements peuvent être proposés pour tenter de pallier au déficit.
L’infertilité
Certains agents de chimiothérapie peuvent réduire le nombre de spermatozoïdes ou affecter leur habileté à bouger. Ces modifications peuvent mener à l’infertilité. Discutez avec votre médecin qui pourra vous orienter vers une banque de spermes si vous le souhaitez.
De même, certains agents de chimiothérapie peuvent endommager le sperme, entrainant des anomalies chez le fœtus si une grossesse devait survenir. Une contraception est donc recommandée.
La grossesse
Vous devriez toujours utiliser une méthode contraceptive durant votre chimiothérapie. Les agents de chimiothérapie peuvent être nuisibles au développement d’un fœtus. Discutez-en avec l’équipe de soins qui vous conseillera pour la contraception et le désir éventuel de grossesse.
Si vous débutez une grossesse après une chimiothérapie, la bonne nouvelle est que les études n’ont montré aucune augmentation du taux de fausse-couche, de malformations ou de fréquence plus élevée de décès chez les nouveau-nés.
La ménopause
Certaines chimiothérapies peuvent modifier le fonctionnement des ovaires et entrainer un arrêt des règles de façon définitive ou temporaire selon le type de chimio et votre âge (après 40 ans vous êtes plus sensibles). Les menstruations peuvent devenir irrégulières ou cesser complètement, et des signes de la ménopause tels que des bouffées de chaleur et une sécheresse vaginale peuvent être ressentis.
La sécheresse vaginale
Certaines chimiothérapies irritent toutes les muqueuses du corps (revêtement des cavités internes) comme le vagin qui devient enflammé. Cette inflammation est appelée mucite. De plus, il peut y avoir des poussées d’infection vaginale notamment des mycoses avec des écoulements vaginaux occasionnant parfois des démangeaisons.
En cas de mucite et/ou d’infection vaginale, un traitement local peut être nécessaire car le système de défense immunitaire est diminué par la chimiothérapie. De même, il est conseillé de porter des culottes en coton et d’éviter de porter des pantalons trop serrés en cas d’infection vaginale.
La fatigue
Votre traitement vous fatigue, c’est normal. La fatigue physique et/ou morale est fréquente pendant les jours qui suivent le traitement.
Celle-ci est liée à plusieurs facteurs :
- La maladie elle-même,
- Les traitements,
- Les effets secondaires de la chimiothérapie comme la baisse des globules dans le sang,
- Les soucis occasionnés par la maladie, l’angoisse qui en résulte.
Si vous êtes fatigué, prévenez votre entourage. Vos enfants, votre conjoint vont s’habituer à vos pauses au cours de la journée.
N’hésitez pas à vous reposer, à faire la sieste. Ne mettez pas la barre trop haut dans vos programmes quotidiens même si maintenir une activité stimule.
LA PRIORITE C’EST VOUS.
Les réactions de chacun sont très différentes et doivent être respectées. Certains ont besoin de continuer à travailler à temps partiel et d’autre de s’accorder une pause.
 En arrivant dans le service, nous vous demanderons de bien vouloir remettre votre classeur de liaison à l’infirmière afin qu’elle puisse en prendre connaissance.
En arrivant dans le service, nous vous demanderons de bien vouloir remettre votre classeur de liaison à l’infirmière afin qu’elle puisse en prendre connaissance. Définition
Définition Conseils
Conseils




 Les consultations de surveillance Vous rencontrerez régulièrement le radiothérapeute en consultation de surveillance (gratuites) après vos séances de radiothérapie. Le but de celles-ci est un temps d’échange et d’examen au cours duquel vous n’hésiterez pas à poser toutes les questions relatives à votre traitement : effets secondaires… Le radiothérapeute vous remettra des ordonnances adaptées (si nécessaire) afin de solutionner vos problèmes. En cas d’urgence entre les consultations de surveillance, vous pouvez faire appel aussi à votre médecin traitant.
Les consultations de surveillance Vous rencontrerez régulièrement le radiothérapeute en consultation de surveillance (gratuites) après vos séances de radiothérapie. Le but de celles-ci est un temps d’échange et d’examen au cours duquel vous n’hésiterez pas à poser toutes les questions relatives à votre traitement : effets secondaires… Le radiothérapeute vous remettra des ordonnances adaptées (si nécessaire) afin de solutionner vos problèmes. En cas d’urgence entre les consultations de surveillance, vous pouvez faire appel aussi à votre médecin traitant.